C’è una cosa che mi colpisce sempre quando si parla di morbo di Buerger: è una malattia rara, sì, ma quando si presenta lo fa con segnali molto “concreti”, spesso in persone relativamente giovani, e quasi sempre con un filo rosso (anzi, una sigaretta) che ritorna. Capire cause, sintomi e trattamento non è solo informazione medica, è anche una mappa per non arrivare tardi.
Che cos’è il morbo di Buerger (in parole semplici)
Il morbo di Buerger, chiamato anche tromboangioite obliterante, è una malattia infiammatoria dei vasi sanguigni. Colpisce soprattutto arterie e vene di piccolo e medio calibro negli arti, quindi mani, piedi, dita. Il risultato è un’ostruzione progressiva del flusso di sangue, con ischemia (mancanza di ossigeno ai tessuti) e trombosi.
La particolarità, e qui non è un dettaglio, è il legame fortissimo con l’esposizione al tabacco, in varie forme.
Cause: perché succede (e perché il tabacco è centrale)
La causa più riconosciuta è l’esposizione al tabacco: sigarette tradizionali, prodotti riscaldati e anche sigaretta elettronica o simili, quando mantengono la dipendenza e l’esposizione a sostanze irritanti.
L’ipotesi più accreditata è un mix di meccanismi che si alimentano a vicenda:
- Infiammazione della parete vascolare, con danno progressivo.
- Stress ossidativo, che altera l’endotelio (il “rivestimento interno” dei vasi).
- Formazione di trombi, che possono chiudere il vaso come un tappo.
- Possibile componente autoimmune, come se l’organismo reagisse in modo anomalo contro elementi del proprio sistema vascolare.
In molti casi l’insorgenza è strettamente legata alla quantità e continuità del consumo. Non a caso, la grande maggioranza dei pazienti è composta da fumatori. Esistono fattori aggiuntivi che possono contribuire, come l’uso di cannabis o una possibile ipersensibilità a componenti del collagene vasale, ma il perno resta uno: tabacco.
Sintomi: i segnali che spesso arrivano “a piccoli passi”
I sintomi non sempre esplodono all’improvviso. Spesso iniziano in modo subdolo, come un fastidio che poi diventa limitante. E il motivo è semplice: quando il sangue passa meno, i tessuti “protestano”.
Ecco i segnali tipici:
- Claudicazione intermittente: dolore a piedi, polpacci, mani o avambracci durante l’attività, che tende a peggiorare e può arrivare anche a riposo.
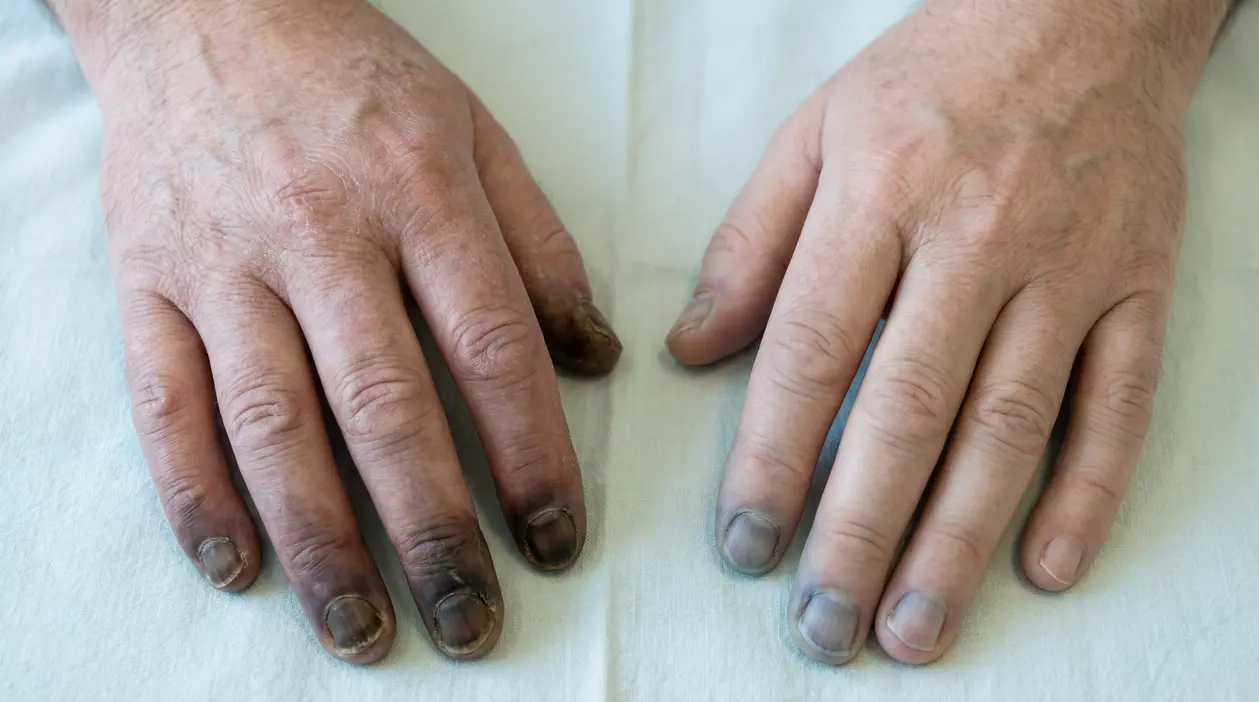
- Fenomeno di Raynaud: dita che diventano bianche, poi blu, poi rosse con freddo o stress, con sensazione di punture o dolore. Qui torna utile conoscere il concetto di ischemia, perché è il cuore del problema.
- Intorpidimento, formicolio, bruciore e freddo alle estremità, come se le dita “non fossero più proprie”.
- Ulcerazioni e piaghe dolorose alle dita di mani o piedi, che guariscono lentamente.
- Gangrena nei casi avanzati, con rischio di infezione e possibile necessità di amputazione.
Altri segni possibili includono flebiti migranti, polsi periferici più deboli, cianosi e parestesie.
Diagnosi: come si arriva a una conferma
La diagnosi di solito nasce da una combinazione di elementi:
- Anamnesi, soprattutto tabagica (quanto e da quanto tempo).
- Visita con valutazione di polsi, cute, lesioni e temperatura degli arti.
- Esami di imaging, come ecocolordoppler e angiografia, per vedere dove e come il flusso è compromesso.
Spesso è proprio l’insieme, non un singolo test, a rendere il quadro convincente.
Trattamento: cosa funziona davvero (e cosa non si può rimandare)
Qui la regola è netta: cessazione immediata del tabacco. È il punto che separa la stabilizzazione dalla progressione. Senza stop completo, la malattia tende ad avanzare.
Accanto a questo, si lavora su più livelli:
- Gestione conservativa: proteggere mani e piedi da freddo e traumi, medicazioni, controllo del dolore, antibiotici se compaiono infezioni.
- Farmaci (in casi selezionati): vasodilatatori, antinfiammatori, talvolta anticoagulanti o antiaggreganti, a seconda del quadro clinico.
- Interventi: procedure di rivascolarizzazione come angioplastica o bypass possono essere considerate, anche se non sempre sono tecnicamente fattibili nei vasi piccoli; nei casi di gangrena o infezione non controllabile, può rendersi necessaria l’amputazione.
Prognosi: la parte sorprendentemente “buona”
La prognosi può essere favorevole, e questa è la notizia che vale la pena portarsi a casa, quando si smette di fumare in modo completo e definitivo. Il morbo di Buerger è severo, ma non è invincibile: spesso la vera terapia è una scelta difficile, immediata, e totalmente concreta.